ホーム >
EBMについて〜医療従事者のために〜
|
トップページはこちら
いろいろな情報があります.是非ご覧下さい
|
最終更新:2023/11/20
|
ここでは,「EBMという言葉は聞いたことがあるけど,その中身まではよく知らない」という医療従事者の方のために,ごくごく簡単に,しかも分かりやすくEBMを解説します.まだ不十分な箇所がたくさんありますが,少しずつ説明を加えていくつもりです.
EBMとは?
EBMの5つのstep
EBMに対する誤解
EBMは患者の役に立っているのか?
EBMの理解におすすめの本
EBMをもっと知りたい方へ
EBMはEvidence-Based Medicineの頭文字を取ったもの,日本語に訳すと,”根拠に基づく医療”です.簡単に言うと,現在利用可能な最も信頼できる情報を踏まえて,目の前の患者さんにとっても最善の治療を行う,ということになります.
つまり,EBMとは医療を円滑に行うための道具であり,行動指針であるわけです.
EBMは,その手順を5つのstepに分けて考えます.以下,その解説です.
step 1:疑問(問題)の定式化
step 2:情報収集
step 3:情報の批判的吟味
step 4:情報の患者への適用
step 5:step 1〜step 4のフィードバック
step 1:疑問(問題)の定式化
目の前の患者から生じる疑問や問題を,分かりやすい形に整理する過程です.これにより,これから扱う問題を明確にすることができます.その方法として,PICOと呼ばれるものを用いると分かりやすいとされています.疑問をこのPICOの形にすることを”疑問の定式化”と呼びます.以前は,InterventionではなくExposureが用いられPECOとされてきましたが,現在ではPICOが用いられるようになってきています.
| PICO |
説明 |
例 |
| P:Patient |
どんな患者が |
中年男性の高血圧患者が |
| I:Intervention(E:Exposure) |
ある治療/検査をするのは |
降圧剤を服用するのは |
| C:Comparison |
別の治療/検査と比べて |
降圧剤を服用しないのと比べて |
| O:Outcome |
どうなるか |
脳卒中が防げるか |
定式化された疑問は,その種類によって,「カテゴリー」と呼ばれるものに分類できます.どのカテゴリーに分類されるかによって,その後のstepでのアプローチが変わってきます.
| カテゴリー |
説明 |
| 病因 |
ある疾患の原因や,危険因子 |
| 頻度 |
ある疾患の有病割合 |
| 診断 |
ある診断法の診断能 |
| 予後 |
ある疾患の発症率や平均生存期間など |
| 治療・予防 |
ある治療法の治療効果や予防効果 |
| 害 |
ある治療法による副作用や不利益な効果 |
step 2:情報収集
step 1で定式化した疑問を解決すると思われる情報を探します.
情報源としては,教科書,研究論文,2次資料,専門家の意見,学会・講演会,インターネット,マスコミ,患者からの情報など,様々なものが挙げられます.それぞれに長所と短所があります.
原著論文を検索する場合は,(動物実験ではなくて)実際にヒトを対象とした研究でないと,直接は目の前の患者の診療の参考にできないため,(基礎研究ではなくて)臨床研究論文を検索します.また,Step
1で分類したカテゴリーによって,最も信頼性の高い臨床研究のデザイン(=研究手法)が異なります.従って,検索の際には,それぞれの疑問に最も適した研究デザインの臨床研究論文を探す必要があります.
| カテゴリー |
信頼性の高い研究デザイン |
| 病因 |
コホート研究,症例対照研究 |
| 頻度 |
横断研究 |
| 診断 |
横断研究 |
| 予後 |
コホート研究 |
| 治療・予防 |
ランダム化比較試験 |
| 害 |
ランダム化比較試験,コホート研究,症例対照研究 |
情報収集は,もともとはMedlineや医学中央雑誌(医中誌)などのデータベースを用いて原著論文を検索することを指しましたが,最近では優れた原著論文を集めて利用しやすいように加工した2次資料を検索するのが,日常診療での情報収集の有力な方法となっています.
最もシンプルで分かりやすいPubMed検索法では,PubMedを用いたMedlineの検索方法を解説しています.
日常業務で有用な情報源(リンク集)では,情報検索に便利なサイトを紹介しています.
日常業務での効率の良い情報収集の方法では,疑問の解決をする際に,どのようにして調べる情報源を選べば良いかを解説しています.
step 3:情報の批判的吟味
step 2で得られた情報が,本当に正しいものであるのか,信ずるに足るものなのかどうか,評価します.例えば,この治療法は本当に有効なのか,この診断法はどれくらいの診断能力があるか,などです.
臨床研究論文の結論で有効である(=統計学的有意差がある)とされていても,即座にその結果を鵜呑みにすることはできません.臨床研究は正しい手法で行われないと,間違った結論を導くことが少なくないからです.ですから,このstep
3で情報の批判的吟味を行う際は,その情報の元となった臨床研究の手法がそもそも正しかったかどうかを検討しなければなりません.これを内的妥当性(研究内部の妥当性)の評価と呼びます.
また,その効果の大きさはどれ位なのか,それがどういう患者に対して行われたものか,その研究や論文における限界は何かを把握することも大事です.
有用な臨床研究論文は,そのほとんどが英文で書かれており,忙しい診療の合間に,最初から最後まで全て読むのは困難です.そのために,臨床研究論文の内的妥当性の評価には,どこがポイントとなるかをまとめたチェックシートを用いることが勧められます.
step 4:情報の患者への適用
step 2,step 3で得られた情報を目の前の患者にどのように利用していくかを考えます.エビデンス(=治療法や検査法などが有効であるという情報)があれば全てそれを患者に使わなくてはいけないというわけではありません.臨床研究論文のエビデンスに組み入れられた患者が,目の前の患者と似た背景を持つとは限らないからです.このように,step
2,step 3で得られた情報の元となった患者集団と,目の前の患者の背景がどれだけ似ているかを検討することを,外的妥当性(適用可能性)の評価と呼びます.
また,治療法や検査法が優れているか否かというだけではなくて,患者の考えや思いがどういうものなのかということも重要です.有効な治療法がありながら,それを敢えて使わないという選択肢もあるわけで,患者と話し合う中で決めていくのが原則となります.
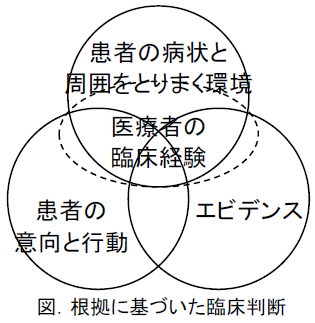
step4で情報を患者に適用する際には,エビデンス,患者の病状と周囲を取り巻く環境,患者の意向と行動,医療者の臨床経験の4つを考慮すべきとされています(下図,Haynes RB, BMJ 2002;324:1350).したがって,EBMを実践して,患者にどうするかを判断する際には,エビデンスだけでは決まらず,他の要素も考慮するために,しばしばエビデンスの示すものとは異なった判断をすることがあります.決してエビデンス通りの判断をすることがEBMではないのです.
最終的に患者と共に診療行動を決定するというこのstep 4が,EBMの5つのstepの中で最も重要な位置づけにあるのです.なお,エビデンスの「適用」を「適応」と誤記されていることがありますが,両者は意味が違います.「適用」は治療法や診断法が実際に患者に当てはめられるかどうかであるのに対し,「適応」は,それらを患者に(法的に)使って良いかどうかです.対応する英語も,前者はapplicationに対して,後者はadjustmentやaduptationです.EBMのstep4で検討する「情報の患者への適用」は”Application medical information to the patient”なのです.
Values-Based Practice(VBP)における医療者の価値観についての考察はこちら.
step 5:step 1〜step 4のフィードバック
step 1〜step 4でたどってきた道をもう一度振り返ります.自分の医療行為で目の前の患者はどうなったか?改善すべき点はなかったか?あるとすれば,どのように改善すれば良かったか?などといったことを考えます.
残念ながら,非常に多くの場面でEBMは誤解(迫害)を受けています.そのために,EBMは一つの流行で終わってしまう(終わってしまっている?)のではないかという危惧もみられます.
誤解1:「EBMに基づいた医療」なる医療がある という誤解
世の中に出回っている出版物や講演会をみると,一方では「エビデンスに基づいた○○の治療指針」という文字を見たかと思えば,「EBMに基づいた○○の治療戦略」という記載があったりして,「エビデンスに基づいた」と「EBMに基づいた」が同義で用いられていることが多いようです.
ちょっと考えていただければ分かると思いますが,「EBM」は「Evidence-Based Medicine」の略で,邦訳は「根拠に基づいた医療」ですから,「EBMに基づいた医療」は「根拠に基づいた医療に基づいた医療」ということになり,何をいっているのか分からなくなってしまいます.「EBMに基づいた○○治療戦略」といった類のものも一緒ですね.
EBMの手順など,その内容を知らず,単に流行だからと「EBM」をタイトルに付ければ本が売れると信じている人もいるようで,これは,EBMに対する誤解を助長するものです.EBMのStep
4で,エビデンスを患者の病状と環境,患者の価値観,医療者の臨床経験と組み合わせて臨床判断を行うのですから,「EBM」と「エビデンス」は別物であることは明らかですが,どうしても「エビデンス」と「EBM」を同義語として使っている例を多く見ます.「EBM」という語を「エビデンス」に置き換えても違和感なく文意が通るならば,「EBM」と「エビデンス」を混同していると考えてまず間違いないでしょう.
正しくは,「エビデンスに基づいた医療」や,「EBMを実践する」,「EBMの手法を利用した医療行動」と言うべきです.
誤解2:研究結果に統計学的有意差があれば,治療効果はあり,患者にその治療をすべきである という誤解
治療のカテゴリーの臨床研究を行う場合,多くは2つの治療法を比較して,その治療効果に統計学的有意差があるかどうかで,治療効果の有無を判定します.よく用いられるp値(p value)とは,2つの治療効果が同じであるという確率を示したものです.従って,p<0.05であれば,2つの治療効果が同等である確率が5%未満であるということを示し,95%以上の確率で片方の治療効果の方が優れていると言えます.
ここで注意したいのは,「片方の治療効果の方が優れている」というのは,あくまで統計学上での話ということです.人間は確率の世界で生きており,臨床研究などを行った際には,実際には治療効果に差がないのに,研究結果では差があるといってしまう可能性(αエラー)があったり,逆に実際には治療効果に差があったとしても,研究結果で差がないといってしまう可能性(βエラー)があります.従って,どんなに優れた臨床研究を行っても,100%片方の治療効果の方が優れているとか,100%治療効果に違いはないと言い切れる研究結果を出すことは不可能であり,これを便宜上確率を使って示しているというわけなのです.
もっと大事なことは,統計学的有意差があり「片方の治療効果の方が優れている」というのは,「単に比較した場合に優れている」ということであり,「どれくらい優れているのか」という効果の大きさについては全く触れていないということです.
もう1つ言えることは,有意差が出なかった研究でも,より患者をたくさん集めれば有意差が出るようになるということです.逆に言えば,わずかな効果しかない治療法で有意差を出そうとするなら症例数を増やせばよいわけで,いわゆる”大規模臨床試験”というのは,”症例数を増やして大規模にしなければ効果が証明できないほど,わずかな効果しかない治療法であることを証明する臨床試験”ということになります.つまり,症例数が少ない研究で有意差が出たものほど,効果は大きいことが分かります.”大規模臨床試験”といわれると,効果が大規模だと思っていませんでしたか?
研究結果で判明した治療効果の大きさによっては,実際の診療現場でその治療を選択するだけの価値がないということもあります.ですから,研究結果に統計学的有意差があった場合は,さらに,どれくらいの治療効果の大きさがあったのかを把握することが必要です.
誤解3:EBMを実践することと,エビデンスを患者に当てはめることは同じことである という誤解
これは,EBMの誤解の中で,最も多く,また深刻なものです.
「EBMを実践すること」というのは,上記のstep 1からstep 5の手順の全てを1つずつ踏んで臨床判断を行う(=治療法を決定する,検査法を選択する)ことです.これに対して,「エビデンスを当てはめる」というのは,往々にしてstep
2とstep 3で得られた情報を盲信して,それを患者さんに押しつけるということを指します.EBMのstepの中で最も重要なstep
4が抜けてしまっているわけですから,後者はEBMとは似て非なるものです.
同じ情報でも,異なる患者に対しては異なる使われ方をされる可能性があります.ある一定の治療を全ての患者に強要するような医療行為は,「エビデンスを当てはめている」といわれることはあっても(時にこれを「エビデンスに基づいている」と誤用されてしまうことがある),EBMを実践しているとは決して言えません.
ガイドラインも,EBMの手順にそって作られているものがありますが,その中で推奨されている治療法なども,必ずそれに従わないといけないというものではありません.
世にいわれている「エビデンスに基づいた○○」の多くは,後者の「エビデンスの当てはめ」であり,受け手側としてはどちらの意味を指しているか,正確に見定める必要があります.
誤解4:EBMとは,エビデンスを偏重する行動様式であり,医療者の臨床経験を否定するものである という誤解
医療者の中には,EBMを毛嫌いする人がいます.その一方で,何事につけエビデンスを振りかざして話を進める医療者もみられます.これらはどちらも,“EBM”は“科学的根拠に基づいた医療”であるから,エビデンスが最優先される,すべきであるという誤解によるものです.
しかし,誤解3で述べたように,EBMの一連の行動のうち,エビデンスはほんの一要素に過ぎません.大切なことは,特定の治療法や検査方法が有効であるというエビデンスを踏まえながらも,医療者自身の臨床技術や経験と,患者さんの嗜好や思いをどう組み合わせていくかということです.臨床の場面においては,個々の臨床判断について,概して医療者が独善的に決定しがちですが,このようにさまざまな要素を考慮する必要があることから,EBMを実践することはなかなか容易ではありません.
そのため,私たちが参加しているEBMの勉強会やワークショップでは,研究論文の吟味だけでなく,それをどのように臨床現場に適用していくかについて,多くの時間を割いて仲間と議論しています.
誤解5:最強のエビデンスはRCTである(RCTがなければエビデンスはない) という誤解
上記のような発言は,エビデンス至上主義といいますが,これはEBMとは隔絶された人の発言です.かつては,治療に関するエビデンスの中でもっとも信頼性の高いものはランダム化比較試験(Randomized
controlled trial; RCT)であり,さらにその上位にあるのがRCTを統合したシステマティック・レビュー(Systematic
review; SR)だという,いわゆるエビデンスにはヒエラルヒーがあるとされていました.しかし,治療以外のカテゴリーでは,倫理的,構造的にRCTが施行できないものも多くあり,観察研究が最上位に来ることもあります.つまり,カテゴリー別にヒエラルヒーが異なることが知られていなかったわけです.さらに,質が低くても,RCTであれば観察研究よりも優れていると誤解されることも多くなったため,現在では次第にこのエビデンスのヒエラルヒー,エビデンスレベルという考えは用いられないようになってきています.
さらに,RCTで証明されていない治療法はエビデンスがないと声高に言われることもありますが,これも間違いです.RCTは効果が小さく,研究を行ってみなければその効果が分からないから行うのであり,明らかに効果のある治療法では,わざわざRCTは行われません.例えば,肺炎患者に抗生剤を投与するのとしないのとで治り方に違いがあるか,などといったどといったことは,RCTを行うまでもなく分かり切っているので,行わないわけです.1例でも明らかに効果が分かるのであれば,症例報告でも強力なエビデンスとなります.
誤解6:エビデンスがなければ,EBMは実践できない という誤解
前述のように,RCTがなくてもエビデンスがないと言えません.例えRCTが行われていなかったとしても,同じような患者に何度同じ治療を行って,毎回同じように治癒し,特に問題になるような副作用がなければ,それは治療として受け入れられる筈です.エビデンスを探す必要がないわけです.EBMの実践の究極的な目的は,患者に正しく質の高い医療を提供しようというものですから,RCTが行われていないとか,エビデンスがないということと,実際の治療を行うどうかということは別問題というわけです.
効果が明かでエビデンスの必要のないものはその事実に従い,効果が微妙なものはエビデンスを批判的吟味をして,目の前の患者にどのように適用するかを考えるわけです.
誤解7:EBMとNBMは対立概念であり,互いに補完し合う車の両輪である という誤解
Narrative based Medicine(NBM)がEBMの対立概念として語られることがあります.これは,EBMがエビデンスを盲信した医療であるという誤解から,それでは患者不在の画一的な冷たい料理本医療(cook
book medicine)となってしまうので,患者の文脈を尊重し,患者の物語(narrative)を重視した医療を行うべきという考えからNBMが生まれました.しかし,HaynesのEBM実践の4要素を見るとわかるように,EBMは患者の希望や価値観を含みます.したがって,EBMとNBMは対立するものではなく,両者は同一のものであり,EBMはそのうちエビデンスを注目したもの,NBMは患者のナラティヴを注目したものと考えることが出来ます.エビデンスとナラティヴが車の両輪であるという言い方ならばわかりますが,EBMとNBMが車の両輪であるという根底には,EBMとエビデンスの混同があるものと思われます.そして,NBMの提唱者の一人であるTrisha
Greenhalghは元はEBMerでした.彼女が一番,EBMがエビデンス偏重であると世の中に広まってしまったことを憂いているのかもしれません.
EBMはこれまで行われてきた医療と何が違うのか?患者のためにベストを尽くすことなら,これまでも十分やってきたし,わざわざEBMなど持ちださなくてもいいのでは?と考える人もいるでしょう.エビデンスに基づくといっても,これまで経験的に何が一番いいかは,よく分かっているよと反論されることもあります.おまけに,最近,EBMは患者の役に立っていないかもしれないという研究結果(Evid Based Med 2011;16:131)まで出ました.
この研究は,内科病棟に入院した809人の患者さんを対象に,朝のカンファレンスで上がった患者の疑問に対して,介入群では文献検索を行なってその結果を主治医チームの全員にメールで知らせ,対照群は通常通りに診療しました.その結果,死亡やICU入室に至ったものはRR
1.09(95%CI 0.7〜1.6),再入院はRR 1.0(95% CI 0.7〜1.3),入院期間は6.5 vs 6.0日で全く差はありませんでした.ただ,指導医が手渡しで情報を得ていた場合は,死亡やICU入室に至ったものが0%
vs 13.7%と有意に減りました.
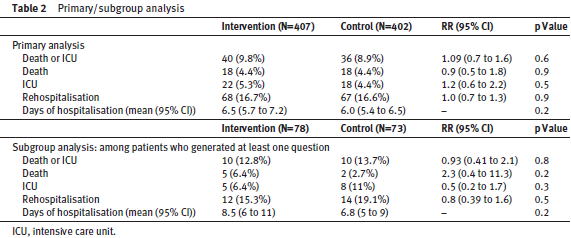
この研究の結果をどう解釈するか.EBMが患者の役に立っていないと結論付けるのは早合点でしょう.この研究で分かることは,情報をたくさん仕入れてエビデンスを知っても,それを患者にどう使えばいいか分からなければ情報を知らないのと変わらないということだといえます.つまり,この研究では,EBMはエビデンスを個々の患者にどのように当てはめるのかを考えるStep4が最も大事であるということが示せたのです.
|
製薬業界の闇〜世界最大の製薬会社ファイザーの正体
著者: ピーター・ロスト
監訳: 斉尾武郎
価格: 1,890円(税込)
出版社: 東洋経済新報社
ISBN-10: 4492501991
ISBN-13: 978-4492501993
発行年: 2009/12/11
業界最大手の巨大製薬企業であるファイザー社の元社員による内部告発で,製薬業界の裏側をさらけ出す衝撃の1冊
利益を上げるためなら,ここまでやるのかと呆れるのを通り越して感心してしまいます
薬に対する印象ががらっと変わります
|
|
|
患者は何でも知っている―EBM時代の医師と患者
著者: J.A. Muir Gray
訳者: 斉尾武郎,丁元鎮,栗原千絵子,平田智子
価格: 1,890円(税込)
出版社: 中山書店
ISBN: 4521650317
発行年: 2004/07
賢い患者は専門家よりも専門知識を持つ.
EBMが叫ばれたこの時代の医師と患者の関係とは?
今こそ正しい情報を共有して,患者中心の治療を実践しよう.
|
|
|
ビッグ・ファーマ―製薬会社の真実
著者: Marcia Angell
訳者: 栗原千絵子,斉尾武郎
価格: 2,415円(税込)
出版社: 篠原出版新社
ISBN: 4884122623
発行年: 2005/11
薬の値段はどうやって決まっているのか?薬の開発費とは?医療界で一番儲けているのは誰だ?
新薬とは何か?なぜ同じ種類の薬がたくさんあるのか?製薬会社の真の姿が分かり,EBMの根底が崩れる1冊.それでもあなたは薬を使いますか?これで,確実に医療の見方が変わります.
医療関係者だけではなく,全ての人にとっての必読書.
|
|
このところEBMに関する書籍もたくさん出版されていますが,一人で学習を進めるのはなかなか大変なことです.
私たちの推奨する学習法は,小グループ学習です.数人が集まってディスカッションをしながら理解を深めていく方法です.誰もが気軽に参加できるEBMの勉強会として,社会人向けのEBM-TokyoやCASP Japan,学生向けのpES clubなどがあります.
また,EBMの初心者向けのワークショップも多数開催されています.EBM関連イベント紹介に掲載されていますので,興味のある方は,ご参加をお勧めします.
EBMをマスターするための豊富な資料も資料集のページにご用意しております.是非,ご覧下さい.

Copyrights(c)2004- Eishu NANGO
All rights reserved
禁無断転載
|


